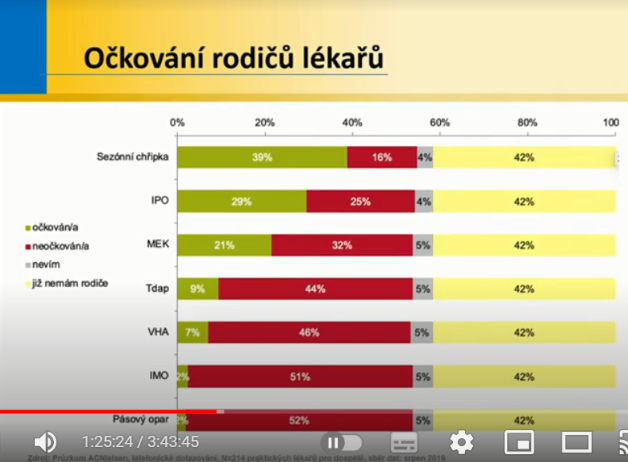
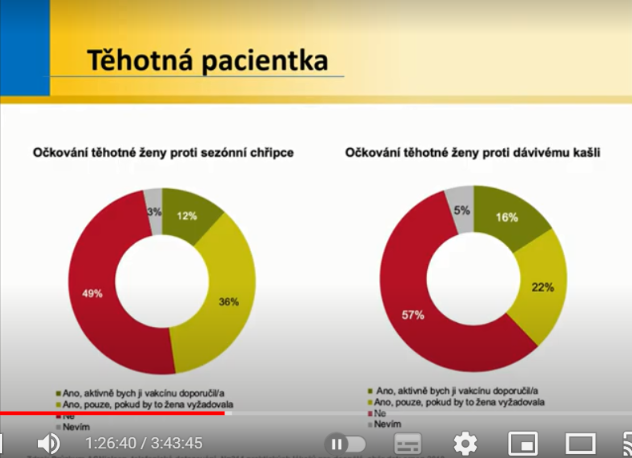
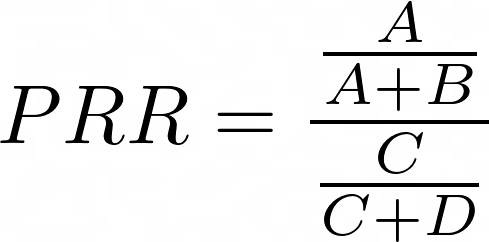Tomáš Fürst
Kolega Iluminátor reagoval na můj text o datech ze systému V-safe. Je to jedna z prvních věcných reakcí, kterou jsem za dva roky svého veřejného koronavirového působení dostal. Kolega píše slušně a veskrze rozumně, za což mu děkuji.
Jádrem jeho polemiky je, že chybně zaměňuju pojmy „nežádoucí účinek“ a „podezření na nežádoucí účinek“. V tom má kolega Iluminátor pravdu a za tohle nepřesné používání pojmů se omlouvám. Sám jsem na úskalí české terminologie na mnoha místech upozorňoval a v tomto textu jsem skutečně pojmy užíval nedůsledně.
Pro pořádek tedy pojďme terminologii ještě jednou zopakovat. Anglický termín „adverse event“ je označení pro cokoliv nepěkného, co se vám po vakcíně (či nějakém léku) stane. Adverse event nemusí být v příčinné souvislosti s vakcínou a v angličtině toto sousloví příčinnou souvislost ani nenaznačuje. Adverse event se do češtiny bohužel nepřekládá jako „nežádoucí událost“ (ačkoliv to Iluminátor ve svých textech občas píše a skutečně by to bylo lepší), ale jako „podezření na nežádoucí účinek“. To je trochu nešťastné, protože je to jednak dlouhé, a navíc slovo „účinek“ vyvolává dojem kauzality, který je v tomto případě nežádoucí. Poté, co je (nějakým způsobem) prokázáno, že „adverse event“ s vakcínou skutečně souvisel, stává se z něj „adverse effect“, neboli „nežádoucí účinek“. Někteří lidé místo „nežádoucí účinek“ dokonce píšou „prokázaný nežádoucí účinek“, což do celé oblasti vnáší ještě více zmatku, protože to implicitně naznačuje, že nežádoucí účinek (bez přídavného jména „prokázaný“) je tedy vlastně jen „podezření na nežádoucí účinek“. A to už je vrchol zmatení.
Slovní spojení „podezření na nežádoucí účinek“ je jazykově natolik nešťastné, že ho nedodržuje prakticky nikdo. Například i samotný SUKL píše v sekci Často kladené dotazy následující: „Hypotéza o příčinném vztahu mezi podaným lékem a nežádoucím účinkem (farmakovigilanční signál) vychází ze souhrnné analýzy obdržených hlášení nežádoucích účinků.“ SÚKL tím samozřejmě myslí hlášení podezření na nežádoucí účinky. Dokonce i sám Iluminátor má ve svém textu palcový titulek „Účel systému hlášení nežádoucích účinků vakcín (VAERS)“, čímž samozřejmě nemyslí nežádoucí účinky, ale podezření na ně.
Takže navrhuji následující dohodu. Všichni, kteří o datech z farmakovigilančních systémů píšeme, samozřejmě chápeme rozdíl mezi „adverse event“ a „adverse effect“. Když mi to redakce SMIS dovolí, budu důsledně psát oba termíny anglicky a bude po problémech. Pojďme si tedy přestat vzájemně nadávat, kdo kdy použil neadekvátní český překlad, a pojďme se soustředit na podstatu věci, která je následující:
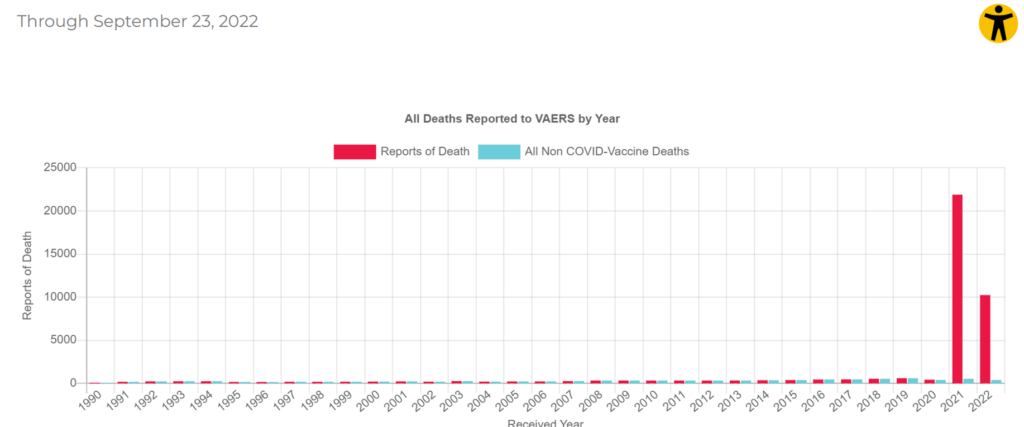
Od začátku očkovací kampaně se farmakovigilanční systémy plní záplavou hlášení adverse events. Za roky 1990–2020 se počet nahlášených úmrtí po jakékoliv vakcíně v systému VAERS pohyboval kolem 200–300 lidí ročně, nejvíce bylo 602 úmrtí v roce 2019. Ovšem v roce 2021 tohle číslo najednou vyskočilo na téměř 22 tisíc (a v roce 2022 už překročilo 10 tisíc). To je skokový nárůst skoro o dva řády nad předchozí úroveň. Z těchto 22 tisíc hlášených úmrtí byla všechna s výjimkou 526 případů nahlášena po covidových vakcínách. Tedy počet nahlášených úmrtí po necovidových vakcínách se meziročně nijak zásadně nezměnil, ačkoliv například chřipkových vakcín je jen v USA podáno přes sto milionů ročně. U ostatních nežádoucích účinků je to podobné.
Mohl by prosím Iluminátor (či kdokoliv jiný) navrhnout nějakou hypotézu, která by vysvětlovala, proč je hlášených úmrtí po covidových vakcínách o dva řády více než hlášených úmrtí po všech ostatních vakcínách? Znovu připomínám, že to není počtem podaných vakcín – jen vakcínou proti chřipce bylo roce 2021 očkováno asi 50% Američanů, vakcínou proti covidu jen o pár procent více. Dále připomínám, že to taky zřejmě není změnou ochoty adverse event nahlásit – u necovidových vakcín se totiž počet nahlášených úmrtí nijak významně nezměnil. Já se v souladu s Occamovou břitvou přikláním k nejjednoduššímu vysvětlení – prudký nárůst hlášení podezření na nežádoucí účinky je způsoben tím, že covidové vakcíny skutečně způsobují nežádoucí účinky mnohem častěji než jiné vakcíny.
Připomínám, že není na mně, abych dokázal, že tomu tak je. Já nikoho očkovat nechci. Naopak – ten kdo očkovat chce, musí unést důkazní břemeno, že vakcíny jsou bezpečné, přesněji řečeno, že ve zkoumaném případě jejich přínos převažuje nad rizikem.
Častým protiargumentem bývá, že by si odborníci v CDC přece museli všimnout, kdyby s covidovými vakcínami bylo něco v takto zásadním nepořádku. Mohl by tedy prosím někdo rozporovat můj předchozí text, ve kterém ukazuji, že metodika používaná CDC k detekci signálu, je zcela nesmyslná?
Ještě jednou děkuji Iluminátorovi za reakci a těším se na vysvětlení.